Necròlisi epidèrmica tòxica: què és, símptomes i com es fa el tractament
Content
La necròlisi epidèrmica sistèmica, o NET, és una malaltia rara de la pell caracteritzada per la presència de lesions a tot el cos que poden provocar una descamació permanent de la pell. Aquesta malaltia es produeix principalment per l'ús de medicaments com l'alopurinol i la carbamazepina, però també pot ser el resultat d'infeccions bacterianes o víriques, per exemple.
NET és dolorós i pot ser mortal fins a un 30% dels casos, de manera que tan aviat com apareguin els primers símptomes, és important consultar un dermatòleg perquè es pugui confirmar el diagnòstic i començar el tractament.
El tractament es realitza a la Unitat de Cures Intensives i es fa principalment amb la suspensió del medicament que causa la malaltia. A més, a causa de l’exposició de la pell i la mucosa, es prenen mesures preventives per evitar infeccions hospitalàries, que poden comprometre encara més l’estat clínic del pacient.

Símptomes NET
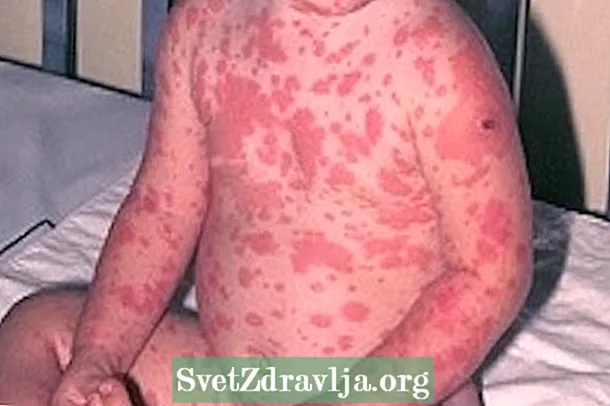
El símptoma més característic de la necròlisi epidèrmica tòxica és el dany a la pell en més del 30% del cos que pot sagnar i secretar líquids, afavorint la deshidratació i les infeccions.
Els principals símptomes són similars a la grip, per exemple:
- Malestar;
- Febre alta;
- Tos;
- Dolor muscular i articular.
Aquests símptomes, però, desapareixen al cap de 2-3 dies i són seguits per:
- Erupcions cutànies, que poden sagnar i ser doloroses;
- Àrees de necrosi al voltant de les lesions;
- Peeling de la pell;
- Butllofes;
- Alteració del sistema digestiu per la presència de lesions a la mucosa;
- Aparició d'úlceres a la boca, la gola i l'anus, amb menys freqüència;
- Inflor dels ulls.
Les lesions per necròlisi epidèrmica tòxica es produeixen a pràcticament tot el cos, a diferència de la síndrome de Stevens-Johnson, que, tot i tenir les mateixes manifestacions clíniques, diagnòstic i tractament, les lesions es concentren més al tronc, la cara i el pit. Obteniu més informació sobre la síndrome de Stevens-Johnson.
Principals causes
La necròlisi epidèrmica tòxica és causada principalment per fàrmacs, com l’alopurinol, la sulfonamida, els anticonvulsivants o els antiepilèptics, com la carbamazepina, la fenitoïna i el fenobarbital, per exemple. A més, les persones que tenen malalties autoimmunes, com el lupus eritematós sistèmic, o tenen un sistema immunològic compromès, com la sida, tenen més probabilitats de tenir lesions cutànies característiques de la necròlisi.
A més de ser causades per fàrmacs, les lesions cutànies poden produir-se a causa d’infeccions per virus, fongs, protozous o bacteris i la presència de tumors. Aquesta malaltia també pot estar influenciada per la vellesa i els factors genètics.

Com es fa el tractament
El tractament de la necròlisi epidèrmica tòxica es realitza en una Unitat de Cures Intensives per a cremades i consisteix en l’eliminació de la medicació que utilitza el pacient, ja que normalment la NET és el resultat de reaccions adverses a determinats medicaments.
A més, es realitza la substitució de líquids i electròlits a causa de lesions extenses de la pell mitjançant la injecció de sèrum a la vena. Una infermera també realitza la cura diària de les lesions per evitar infeccions cutànies o generalitzades, que poden ser força greus i comprometre encara més la salut del pacient.
Quan les lesions arriben a la mucosa, l’alimentació pot esdevenir difícil per a la persona i, per tant, l’alimentació s’administra per via intravenosa fins que es recuperen les membranes mucoses.
Per reduir el malestar causat per les lesions, també es poden utilitzar compreses d’aigua freda o cremes neutres per afavorir la hidratació de la pell. A més, el metge també pot recomanar l’ús d’anti-al·lergògens, corticosteroides o antibiòtics, per exemple, si el NET és causat per bacteris o si el pacient ha adquirit una infecció com a conseqüència de la malaltia i que pot empitjorar l’estat clínic. .
Com es fa el diagnòstic
El diagnòstic es fa principalment en funció de les característiques de les lesions. No hi ha cap prova de laboratori que pugui indicar quin medicament és responsable de la malaltia i les proves d’estímul no s’indiquen en aquest cas, ja que poden empitjorar la malaltia. Per tant, és important que la persona informi el metge si té alguna malaltia o si utilitza algun medicament, de manera que el metge pugui confirmar el diagnòstic de la malaltia i identificar l’agent causant.
A més, per confirmar el diagnòstic, el metge sol·licitar una biòpsia de la pell, així com un recompte sanguini complet, proves microbiològiques de sang, orina i secreció de ferides, per comprovar si hi ha alguna infecció i la dosificació d’alguns factors responsables de la immunitat. resposta.

